Kunskapsläget kan ha förändrats genom att det har kommit ny forskning eller systematiska översikter av relevans för den aktuella frågeställningen. Sammanställda resultat och ett kunskapsläge med starkt vetenskapligt stöd är dock ofta tillförlitliga över tid.
Välkommen att läsa mer i SBU:s Metodbok. Metodboken ger vägledning åt de som utför och granskar systematiska översikter inom hälso- och sjukvård, tandvården samt socialtjänst och funktionshinderområdet.
Bröstcancerscreening med 3D-mammografi – digital brösttomosyntes med Selenia Dimensions
Är du patient/anhörig? Har du frågor om egna eller anhörigas sjukdomar – kontakta din vårdgivare eller handläggare.
Bröstcancer är i Sverige den vanligaste cancerformen med näst flest dödsfall bland kvinnor. Drygt 8 000 personer får bröstcancer varje år. För att tidigt kunna diagnostisera bröstcancer och minska dödligheten rekommenderar Socialstyrelsen screening med mammografi till kvinnor i åldern 40–74 år med cirka två års intervall [1]. Cirka 60 procent av alla bröstcancertumörer upptäcks inom screeningprogrammet och den relativa överlevnaden1 i sjukdomen tio år efter diagnosen är idag 86 procent vilket är betydligt bättre än för fyrtio år sedan [1].
Vid screening med digital mammografi (DM), som idag är standard i Sverige, tas två tvådimensionella (2D) röntgenbilder av varje bröst från olika vinklar. Vid tredimensionell (3D) mammografi eller digital brösttomosyntes (DBT), som är en form av skiktröntgen, tas flera bilder från olika vinklar som sedan används för att skapa en tredimensionell bild. En fördel med denna metod är att man lättare ser förändringar som döljs av överliggande tät vävnad. De nyare DBT-systemen gör det också möjligt att konstruera en syntetisk tvådimensionell bild jämförbar med en standard tvådimensionell mammografibild. I Sverige används i nuläget DBT bara diagnostiskt i vissa enstaka fall eller på forskningsbasis. I Norge övervägs DBT inledningsvis i kombination med tvådimensionell digital mammografi (2D-DM) alternativt med syntetisk tvådimensionell digital mammografi (S2D-DM) vid bröstcancerscreening enligt den kommenterade rapporten.
Bröstcancerscreening innebär att fler tumörer upptäcks och behandlas, vissa som annars skulle ha lett till patientens död, andra som skulle ha krävt mer avancerad behandling om de upptäckts i ett senare skede samt en andel som aldrig skulle gett några symtom. Eftersom det vid screeningtillfället inte går att säkert avgöra vilken tumör som kan vara dödlig så behandlas alla och därmed betydligt fler än vad som skulle ha varit fallet utan screening. Detta är en kostnad för patient och samhälle som måste ställas mot den lägre dödligheten. Det finns även risk för att snabbväxande tumörer missas mellan screeningtillfällena. Screening med DBT innebär en högre exponering för joniserande strålning jämfört med vanlig screening, vilket också måste beaktas när nya diagnosmetoder utvärderas.
Här sammanfattar och kommenterar SBU en ”single technology assessment”, vilket är en fokuserad rapport om en ny diagnosmetod, från Folkehelseinstituttet (FHI) i Norge. FHI fick i uppdrag av Bestillerforum att utvärdera DBT för bröstcancerscreening. I rapporten undersöks nytta, risker och kostnadseffektivitet av bröstcancerscreening med DBT-systemet Selenia Dimensions från Hologic. Utvärderingen baseras på dokumentation från tillverkaren. Den kritiska värderingen innebär dock att FHI inte bara granskar dokumentationen utan systematiskt kontrollerar om det finns annan, kompletterande dokumentation samt gör alternativa beräkningar av effektutfall och hälsoekonomi. Det finns flera tillverkare av DBT-system men endast Hologic inkom med dokumentation vid Bestillerforums efterfrågan.
1 Relativ överlevnad definieras som kvoten mellan den observerade överlevnaden bland cancerpatienter och den förväntade överlevnaden baserad på befolkningsdata för samma kön, ålder och kalenderperiod. Det kan tolkas som sannolikheten att överleva given frånvaro av andra dödsorsaker.
Kommenterad rapport
Movik E, Dalsbø TK, Fagerlund BC, Friberg EG, Håheim LL, Skår Å. Digital Breast Tomosynthesis with Hologic 3D mammography Selenia Dimensions System for use in breast cancer screening. A single technology assessment from Norwegian Institute of Public Health (Folkehelseinstitutttet). Oslo: Norwegian Institute of Public Health, 2017.
Publicerad: 2017-09 • Senaste sökning: 2017-02-14
SBU:s sammanfattning
Den vetenskapliga tillförlitligheten är för låg för att dra slutsatser om nyttan av att vid bröstcancerscreening använda digital brösttomosyntes (DBT) i form av DBT-systemet Selenia Dimensions, som komplement till eller istället för tvådimensionell digital mammografi (2D-DM). Utvärderingen gäller hur ofta patienter behövde kallas tillbaka för fortsatt utredning, hur ofta cancer upptäcktes, hur ofta cancer upptäcktes mellan screeningtillfällena, hur känslig och träffsäker metoden är samt dödlighet och livskvalitet. Att införa metoden som fristående screeningundersökning eller i kombination med 2D-DM skulle innebära en ökad stråldos jämfört med nuvarande praxis med enbart 2D-DM. Översiktens resultat kan inte generaliseras till andra DBT-system. Underlaget är otillräckligt för att bedöma metodens kostnadseffektivitet i en svensk kontext. När ytterligare vetenskapligt underlag finns tillgängligt är det viktigt att göra en allsidig utvärdering (HTA-rapport) med en ekonomisk analys som innefattar mer ingående känslighetsanalyser.
SBU:s kommentarer
- Den vetenskapliga tillförlitligheten är för låg för att dra slutsatser om effekten av digital brösttomosyntes (DBT) i form av det digitala DBT-systemet Selenia Dimensions i kombination med tvådimensionell digital mammografi (2D-DM) eller syntetisk tvådimensionell digital mammografi (S2D-DM) jämfört med enbart 2D-DM på de utvärderade utfallsmåtten vid bröstcancerscreening. Flera av utfallsmåtten var bara rapporterade i en studie, och för två relevanta utfallsmått (livskvalitet och dödlighet) saknades rapportering helt.
- Att införa DBT som fristående metod eller i kombination med 2D-DM vid bröstcancerscreening skulle innebära en ökad stråldos jämfört med nuvarande praxis med enbart 2D-DM.
- Enligt Folkehelseinstituttet (FHI) kan kostnadseffektiviteten för införande av DBT i kombination med 2D-DM i jämförelse med enbart 2D-DM i nuläget inte bedömas på grund av att osäkerheter i den ekonomiska utvärderingen inte analyserats tillräckligt samt att det råder osäkerhet om den kliniska nyttan av metoden. Eftersom FHI identifierat avgörande osäkerheter som inte beaktats i analysen gör SBU bedömningen att analysen är otillräcklig för att bedöma kostnadseffektiviteten även i en svensk kontext.
- Resultaten och slutsatserna rörande Selenia Dimensions från Hologic kan inte generaliseras till DBT-system av andra tillverkare baserat på denna rapport.
- En heltäckande HTA-rapport bör övervägas när ytterligare vetenskapligt underlag finns tillgängligt. Denna bör inkludera en sammanhängande ekonomisk modell där kostnadsanalysen inte hanteras separat samt inkludera mer omfattande känslighetsanalyser.
- En av de inkluderade studierna i rapporten är utförd i USA där bröstcancerscreeningen skiljer sig avsevärt från svenska förhållanden. I USA är screeningen inte populationsbaserad vilket innebär att kvinnor inte får en personlig inbjudan per brev, den sker varje år till skillnad från 18–24 månaders intervall i Sverige och bilderna enkelgranskas istället för att dubbelgranskas. Vidare är andelen kvinnor som återkallas från screening med 2D-DM mycket högre än i Sverige (10 % jämfört med cirka 3 %) och DBT verkar därför kunna minska antalet återkallelser i USA enligt rapporten, men inte nödvändigtvis i ett nordiskt eller svenskt sammanhang. Vilken effekt DBT har på återkallning beror alltså i stor utsträckning på kontexten och nivån av återkallning med 2D-DM, vilket reflekteras i de motstridiga resultaten avseende återkallning med DBT.
- Granskningstiden för DBT är längre än för 2D-DM i nuläget, vilket är en utmaning i screeningsammanhang då det råder brist på bröstradiologer i Sverige. Genom att till exempel använda tjockare bildsnitt och endast en granskare eller datorassisterad granskning i kombination med radiolog hoppas man kunna minska granskningstiden med DBT, vilket även är möjligt för 2D-DM.
Sammanfattning av originalrapporten
Om studierna i originalrapporten
För att en studie skulle inkluderas krävdes att den var en prospektiv kontrollerad studie. I den norska rapporten ingår fyra observationsstudier (12 publikationer), och i alla dessa användes digital brösttomosyntes (DBT) i kombination med tvådimensionell digital mammografi (2D-DM) eller syntetisk tvådimensionell digital mammografi (S2D-DM) i interventionsarmen. Den totala risken för systematiska fel (bias) i studierna bedömdes som låg av Folkehelseinstituttet (FHI). Studierna var utförda i USA (1 studie, 198 881 deltagare), Norge (1 studie, 12 621 deltagare) och Italien (2 studier, 7 292 respektive 9 672 deltagare) och publicerade mellan 2013 och 2016. Utfallsmåtten i studierna var återkallningsfrekvens, cancerdetektionsfrekvens, intervallcancerfrekvens, andel falskt positiva testresultat, andel falskt negativa testresultat, sensitivitet och specificitet. I rapporten avsåg författarna från FHI även att studera dödlighet och livskvalitet men detta var inte rapporterat i de inkluderade kliniska studierna. Två av de inkluderade studierna rapporterade vilka stråldoser brösten utsätts för vid DBT med Selenia Dimensions från Hologic. Ingen metaanalys var gjord i underlaget som Hologic tillhandahöll. Graden av vetenskaplig tillförlitlighet i resultaten bedömdes med GRADE (Grading of Recommendations Assessment, Development and Evaluation) av FHI då detta inte var gjort av tillverkaren.
Tillverkaren tillhandahöll ingen dokumentation som utvärderade risken med stråldosen förenad med DBT. Detta gjordes därför separat av FHI.
I rapporten ingick även en kostnadseffektivitetsanalys av DBT i kombination med 2D-DM jämfört med endast 2D-DM. Analysen tillhandahölls av tillverkaren Hologic och baserades på resultatet av en publicerad hälsoekonomisk modell som tagits fram för en amerikansk kontext [2]. Den fullständiga modellen var inte tillgänglig för tillverkaren (vilket hade möjliggjort ändringar i modellstruktur och ingående parametrar), och analysen baserades därför rakt av på resultatet från den publicerade modellen med avseende på kvalitetsjusterade levnadsår (QALY). Den kompletterades sedan med en separat kostnadsanalys med norska enhetskostnader för att delvis (endast kostnadsanalysen) anpassa utvärderingen till en norsk kontext. Data om sensitivitet och specificitet hämtades från en interimsanalys från Oslo Tomosynthesis Screening Trial (OTST) [3]. Modellen hade en tidshorisont på 20 år, med ett screeningtillfälle vartannat år för den hypotetiska patientgruppen på kvinnor mellan 50 och 70 år. Kostnaderna sattes sedan i relation till metodernas beräknade effekt på kvalitetsjusterade levnadsår (QALY).
Resultat
Klinisk effekt
Flera av utfallsmåtten (sensitivitet, specificitet, falskt negativa testresultat, intervallcancer) var bara rapporterade i en studie. I de tre studier där utfallsmåttet återkallningsfrekvens ingick visar studierna motsägande resultat och det går inte att bedöma om DBT i kombination med 2D-DM ökar eller minskar frekvensen jämfört med enbart 2D-DM. Cancerdetektionsfrekvensen för DBT i kombination med 2D-DM jämfört med enbart 2D-DM redovisades i samtliga studier och innebär möjligen en ökning i screeningdetekterad cancer. Andelen falskt positiva testresultat rapporterades i fyra studier, men resultaten är motstridiga och det går inte att bedöma om DBT i kombination med 2D-DM eller syntetisk 2D-DM ökar eller minskar andelen jämfört med enbart 2D-DM.
| 2D-DM = Tvådimensionell digital mammografi; DBT = Digital brösttomosyntes | ||
| Studie | Cancerdetektionsfrekvens | Signifikans |
| PROSPR | 2D-DM 499/113 061; 0,44 % 2D-DM + DBT 149/25 268; 0,59 % |
p=0,0026 |
| OTST | 2D-DM 90/12 621; 0,71 % 2D-DM + DBT 119/12 621; 0,94 % |
p<0,001 |
| STORM | 2D-DM 39/7 294; 0,53 % 2D-DM + DBT 59/7 294; 0,81 % |
p<0,0001 |
| STORM-2 | 2D-DM 61/9 677; 0,63 % 2D-DM + DBT 82/9 677; 0,85 % |
p<0,0001 |
| Utfall | Antal studier | Vetenskapligt underlag | Rapportens kommentar |
| Återkallningsfrekvens | 3 | Mycket låg tillförlitlighet på grund av motstridiga resultat från observationsstudier | |
| Cancerdetektionsfrekvens | 4 | Låg tillförlitlighet på grund av resultat från observationsstudier | |
| Intervallcancerfrekvens | 1 | Mycket låg tillförlitlighet på grund av resultat från en observationsstudie | |
| Andel falskt positiva testresultat | 4 | Mycket låg tillförlitlighet på grund av motstridiga resultat från observationsstudier | |
| Andel falskt negativa testresultat | 1 | Mycket låg tillförlitlighet på grund av resultat från en observationsstudie | |
| Sensitivitet | 1 | Mycket låg tillförlitlighet på grund av resultat från en observationsstudie | |
| Specificitet | 1 | Mycket låg tillförlitlighet på grund av resultat från en observationsstudie | |
| Dödlighet | 0 | Studier saknas | |
| Livskvalitet | 0 | Studier saknas |
Risker
Införande av DBT som fristående undersökningsmetod vid bröstcancerscreening skulle enligt de två studierna öka genomsnittsdosen till bröstkörteln, så kallad ”average glandular dose” (AGD), med 23 till 38 procent jämfört med 2D-DM och ge en total AGD på 3,7–3,9 milligray (mGy). När DBT används i kombination med 2D-DM ökar dosen med en faktor på 2,23–2,37 vilket ger en total AGD på 6,4–7,0 mGy. Författarna beräknade strålningsinducerad bröstcancerincidens och dödlighet för doserna rapporterade i de två studierna baserat på riskestimaten från en annan norsk studie [4]. Den strålningsinducerade bröstcancerincidensen per 100 000 kvinnor beräknades då till 15–16 vid DBT och 26–29 för DBT i kombination med 2D-DM jämfört med 11–13 för enbart 2D-DM vid screening vartannat år av kvinnor i åldern 50–69 år. Dödligheten per 100 000 kvinnor beräknades vara 1,2 för DBT och 2,1–2,3 för DBT i kombination med 2D-DM jämfört med 0,9–1 för enbart 2D-DM. Vid ersättning av 2D-DM med syntetiska 2D-bilder i kombinationen med DBT skulle dosen och risken minska med mellan 42 och 45 procent. Författarna skriver dock att de beräknade värdena för strålningsorsakad bröstcancerincidens och dödlighet bör tolkas med försiktighet då tillförlitligheten till dessa är mycket låg.
| * I Sverige är den övre respektive undre nationella diagnostiska referensnivån för genomsnittsdos till bröstkörteln vid screening med mammografi 1,3 respektive 0,6 mGy per exponering [5]. 2D-DM = Tvådimensionell digital mammografi; DBT = Digital brösttomosyntes; S2D-DM = Syntetisk tvådimensionell digital mammografi |
||||
| Studie | 2D-DM* | DBT | DBT + 2D-DM | DBT + S2D-DM |
| OTST | 1,58 ± 0,61 mGy (spridning: 0,74–4,51 mGy) | 1,95 ± 0,58 mGy (spridning: 1,05–3,78 mGy) | 3,52 ± 1,08 mGy | 1,95 ± 0,58 mGy |
| STORM-2 | 1,36 mGy | 1,87 mGy | 3,22 mGy | 1,87mGy |
Kostnadseffektivitet
Den hälsoekonomiska modellanalysen som tillhandahölls av tillverkaren Hologic inkluderade kostnader för själva screeningen och den behandlingskostnad som uppstår då cancer detekteras. DBT antogs kosta 40 procent mer än 2D-DM baserat på upphandlade prisnivåer i en amerikansk kontext. DBT är inte en etablerad metod i Norge och därav fanns inte norska prisuppgifter. Behandlingskostnaderna beräknades till olika nivåer beroende på stadium av sjukdomen.
Varje stadium var förknippat med en livskvalitetvikt baserad på enkätsvar insamlade genom EuroQol-5D (EQ-5D) [6], vilka låg till grund för beräkningen av QALYs i modellen. DBT i kombination med 2D-DM uppskattades leda till en vinst på 0,007 kvalitetsjusterade levnadsår (QALY) i jämförelse med enbart 2D-DM per kvinna som screenats tio gånger över en period på 20 år. I grundscenariot uppskattades den totala kostnadsskillnaden mellan DBT i kombination med 2D-DM och enbart 2D-DM vara 1 016 svenska kronor, vilket resulterar i en kostnadseffektivitetskvot på cirka 145 000 svenska kronor per QALY. Resultatet bedöms hamna inom det spann som normalt anses vara kostnadseffektivt i Norge enligt FHI.
| * Alla kostnadsuppgifter från rapporten är omräknade och presenterade i svenska kronor (år 2016) med hjälp av den metod som rekommenderas av The Cochrane and Campbell Economic Methods Group, det vill säga med PPPs (köpkraftsjusterade valutakurser) via CCEMG – EPPI-Centre Cost Converter version 1.4, tillgänglig på http://eppi.ioe.ac.uk/costconversion/ (IMF PPPs). 2D-DM = Tvådimensionell digital mammografi; DBT = Digital brösttomosyntes |
|||||
| Metod | Total kostnad | Total antal QALYs | Inkrementell kostnad | Inkrementell QALY ökning | Inkrementell kostnadseffektivitetskvot (ICER) |
| 2D-DM | 28 205 | 16,807 | – | – | – |
| 2D-DM + DBT | 29 221 | 16,814 | 1 016 | 0,007 | 145 000 |
Modellens grundscenario testades i tre envägs-känslighetsanalyser där kostnaden för DBT justerades upp och ner med 200 svenska kronor, den inkrementella QALY-ökningen ändrades till 0,005 samt 0,010 och slutligen justerades kostnaden för cancerbehandling i de olika sjukdomsstadierna med 25 procent både upp och ner. Känslighetsanalyserna förändrade inte resultatet nämnvärt, men resultatet var mest känsligt för förändringar i kostnaden för DBT.
I underlaget presenteras även en budgetpåverkansanalys som visar att kostnadsökningen vid ett införande av DBT är 10,1 miljoner svenska kronor första året och 78,1 miljoner kronor vid femte året. Budgetpåverkansanalysen baseras på ökade kostnader för inköp av ett DBT-system, den ökade kostnaden för varje genomfört screeningbesök samt den ökade kostnaden för behandling av detekterade cancerfall.
Originalrapportens slutsatser
- Evidensstyrkan är för låg för att dra slutsatser om effekten av digital brösttomosyntes (DBT) i form av DBT-systemet Selenia Dimensions från Hologic i kombination med tvådimensionell digital mammografi (2D-DM) eller syntetisk tvådimensionell digital mammografi (S2D-DM) jämfört med enbart 2D-DM för de utvärderade utfallsmåtten (återkallningsfrekvens, cancerdetektionsfrekvens, intervallcancerfrekvens, andelen falskt positiva och falskt negativa testresultat, sensitivitet, specificitet, dödlighet och livskvalitet).
- Om metoden införs i kombination med 2D-DM i det norska bröstcancerscreeningprogrammet jämfört med nuvarande praxis med enbart 2D-DM kommer det leda till en ökad stråldos.
- Enligt tillverkaren Hologic visar resultatet av den hälsoekonomiska analysen att DBT som ett komplement till nuvarande praxis i Norges bröstcancerscreeningprogram bedöms vara kostnadseffektivt.
- Den totala osäkerheten i den ekonomiska analysen kunde inte bedömas enligt Folkehelseinstituttet (FHI). Detta på grund av osäkerhet i klinisk effekt, osäkerhet gällande i vilken utsträckning den potentiella ökningen av bröstcancerfall leder till ökad överlevnad samt att en sammanhängande ekonomisk modell inte kunde levereras till FHI, vilket hade möjliggjort en analys och bedömning av den fullständiga osäkerheten i den ekonomiska modellen. Kombinationen av ovanstående osäkerhetspunkter gör att det inte är möjligt att bedöma om DBT i kombination med 2D-DM är kostnadseffektivt i jämförelse med endast 2D-DM i en norsk kontext i nuläget.
Behov av framtida forskning enligt originalrapporten
Författarna skriver att när tillräckligt med data finns tillgängligt bör en fullständig utvärdering göras.
SBU:s granskning av originalrapporten
Vid SBU:s genomgång av originalrapporten användes en granskningsmall för systematiska översikter som kallas AMSTAR [7]. Inga väsentliga anmärkningar mot översiktens kvalitet framkom.
Lästips
- Bröstcancer, 1177 Vårdguiden. https://www.1177.se/Tema/Cancer/Cancerformer-och-fakta/Cancerformer/Brostcancer/
- GRADE. http://www.gradeworkinggroup.org/
Referenser
- Cancer i siffror 2018. Cancerfonden och Socialstyrelsen i samarbete. Socialstyrelsens artikelnummer: 2018-6-10.
- Lee CI, Cevik M, Alagoz O, Sprague BL, Tosteson AN, Miglioretti DL, et al. Comparative effectiveness of combined digital mammography and tomosynthesis screening for women with dense breasts. Radiology 2015;274:772-80.
- Skaane P, Bandos AI, Gullien R, Eben EB, Ekseth U, Haakenaasen U, et al. Comparison of digital mammography alone and digital mammography plus tomosynthesis in a population-based screening program. Radiology 2013;267:47-56.
- Hauge IH, Pedersen K, Olerud HM, Hole EO, Hofvind S. The risk of radiation induced breast cancers due to biennial mammographic screening in women aged 50-69 years is minimal. Acta Radiol 2014;55:1174-9.
- SSMFS 2018:5 Strålsäkerhetsmyndighetens föreskrifter och allmänna råd om medicinska exponeringar. Strålsäkerhetsmyndigheten.
- Lidgren M, Wilking N, Jonsson B, Rehnberg C. Health related quality of life in different states of breast cancer. Qual Life Res 2007;16:1073-81.
- Shea BJ, Grimshaw JM, Wells GA, Boers M, Andersson N, Hamel C, et al. Development of AMSTAR: a measurement tool to assess the methodological quality of systematic reviews. BMC Med Res Methodol 2007;7:10.
- Helsedirektoratet. Metodevurderingar. Oslo. Nedladdad 2018-01-17. Tillgänglig från: https://nyemetoder.no/om-systemet/metodevurderinger
- National Institute for Health and Clinical Excellence (NICE). Guide to the single technology appraisal process; 2009. Nedladdad 2018-01-17. Tillgänglig från: https://www. nice.org.uk/Media/Default/About/what-we-do/NICE-guidance/NICE-technology-appraisals/Guide-to-the-single-technology-appraisal-process.pdf
Bindningar och jäv
Sakkunniga och granskare har i enlighet med SBU:s krav inlämnat deklaration rörande bindningar och jäv. Dessa dokument finns tillgängliga på SBU:s kansli. SBU har bedömt att de förhållanden som redovisas där är förenliga med kraven på saklighet och opartiskhet.
Faktarutor
| Hurtigmetodevurdering [8] eller single technology appraisal [9] handlar om bedömning av enstaka nya metoder i hälso- och sjukvården inför beslut om eventuellt införande. Utvärderingen kan ske på initiativ av en tillverkare och baseras då på den dokumentation som tillverkaren tillhandahåller. Den kritiska värderingen innebär dock att myndigheten inte bara granskar dokumentationen utan också systematiskt kontrollerar om det finns annan, kompletterande dokumentation samt gör alternativa beräkningar av effektutfall och hälsoekonomi. |
| Återkallningsfrekvens: Antal kvinnor per 100 screeningundersökta som kallas tillbaka för fortsatt utredning Cancerdetektionsfrekvens: Antal upptäckta cancerfall per 1 000 screeningundersökta Intervallcancerfrekvens: Andel cancerfall som diagnostiseras mellan två screeningtillfällen Sensitivitet: Sannolikheten för att sjuka sjukförklaras med testet Specificitet: Sannolikheten för att friska friskförklaras med testet |
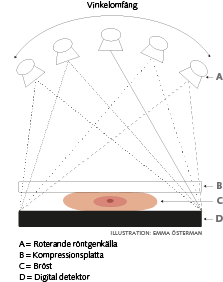
| Digital brösttomosyntes (DBT), eller 3D-mammografi som det också kallas, är en utveckling av mammografitekniken där röntgenröret rör sig i en båge med ett vinkelomfång mellan +/– 7,5 till +/– 25 grader över bröstet och ett antal lågdosprojektioner tas från olika vinklar. Den insamlade bildinformationen bearbetas av en dator, och tunna bildskikt (oftast med 1 mm tjocklek) genereras vilka röntgenläkaren kan bläddra igenom. Genom att titta på bröstvävnaden i många högupplösta bildskikt (cirka 50 i ett normalstort bröst) är det lättare att se tumörvävnad med DBT jämfört med tvådimensionell digital mammografi (2D-DM), eftersom man minskar effekten av överliggande bröstkörtelvävnad som annars kan dölja tumörerna. Från DBT-bilderna kan även så kallade syntetiska 2D-mammografibilder tas fram, som lättare kan ge en snabb överblick över sammansättningen och fördelningen av bröstvävnaden och även användas för jämförelse med 2D-mammografibilder från tidigare screeningomgångar. Det gör att det inte finns anledning att göra både DBT och vanlig 2D-DM, framför allt ur ett stråldosperspektiv. Alla kommersiellt tillgängliga system för DBT kan också användas för 2D-DM. Förutom Hologic har till exempel också Fuji, GE Healthcare, IMS, Panacea Medical, Planmed och Siemens utvecklat DBT-system. Systemen har dock olika tekniska specifikationer och bland annat är det skillnad på hur stort vinkelomfång som används, där djupupplösningen blir bättre ju större vinkeln är men det har också effekt på stråldosen. Själva DBT-undersökningen går till på samma sätt som 2D-DM där bröstet komprimeras mellan en kompressionsplatta och detektorn vilket ger lägre stråldos och tydligare bild.
|
| Kostnadseffektivitet För att avgöra vilken av två metoder som är kostnadseffektiv behövs uppgifter om både kostnader och effekter. Om en studerad metod har högre kostnad och lägre hälsoeffekt än jämförd metod kan metoden aldrig anses vara kostnadseffektiv. Om den studerade metoden har en högre kostnad men även en högre hälsoeffekt jämförs de ökade kostnaderna med de ökade hälsoeffekterna i en kvot, som ofta kallas ICER (från engelskans incremental cost-effectiveness ratio). Den studerade metoden anses vara kostnadseffektiv om kostnaden är lägre än betalningsviljan för en extra hälsoeffekt. QALYs Hälsoekonomiska analyser använder ofta kvalitetsjusterade levnadsår (QALYs; från engelskans quality-adjusted life years) som effektmått. QALY mäter hälsa genom både livslängd och hälsorelaterad livskvalitet. Ett år i full hälsa ger värdet 1, medan år med sjuklighet ger en lägre vikt. Exempelvis innebär 5 år med en livskvalitetsvikt på 0,7 (5 x 0,7) 3,5 QALY. Hälsoekonomiska modeller Syftet med hälsoekonomiska skattningsmodeller är att belysa ett beslutsproblem utifrån bästa tillgängliga information som ett komplement till empiriska studier. Oftast används modeller för att skatta vad som sker efter studiers uppföljningstid, för att kunna belysa kostnader och effekter på längre sikt. Modeller används även för att justera studiers data för att avspegla andra förhållanden, till exempel från klinisk prövning till vanlig vårdsituation eller från ett land till ett annat. |
Innehållsdeklaration
Utvärdering av ny/etablerad metod
Systematisk litteratursökning
✓ Relevansgranskning
✓ Kvalitetsgranskning
Sammanvägning av resultat
Evidensgradering gjord av SBU
✓ Evidensgradering gjord externt
✓ Baseras på en systematisk litteraturöversikt
Konsensusprocess
✓ Framtagen i samarbete med sakkunniga
Patienter/brukare medverkat
Etiska aspekter
✓ Ekonomiska aspekter
Sociala aspekter
✓ Granskad av SBU:s kvalitets- och prioriteringsgrupp
Godkänd av SBU:s nämnd
Projektgrupp och externa granskare
Sakkunnig
Sophia Zackrisson, överläkare, docent, universitetslektor, Bild- och funktion, Skånes Universitetssjukhus, Malmö samt avdelningen för diagnostisk radiologi, Institutionen för translationell medicin, Lunds universitet, Malmö
SBU
- Miriam Entesarian Matsson, projektledare
- Emin Hoxha Ekström, hälsoekonom
- Caroline Jungner, projektadministratör
- Jenny Stenman, projektadministratör
Granskare
- Karin Horstmann Leifland, Överläkare, Verksamhetsområdeschef, Verksamhetsområde Bilddiagnostik & Onkologi, Södersjukhuset, Stockholm
- Henrik Gotti Båvenäs, Inspektör, Strålsäkerhetsmyndigheten, Stockholm
Artikel från SBU:s tidning Vetenskap & Praxis
Otillräcklig kunskap om ny 3D-mammografi
Det går inte att bedöma värdet av att använda en ny 3D-metod vid screening av bröstcancer i stället för vanlig tvådimensionell digital mammografi. Det konstaterar SBU i sin kommentar till en norsk utvärdering.
Läs merMer inom ämnet

 Statens beredning för medicinsk och social utvärdering
Statens beredning för medicinsk och social utvärdering
 Dela sidan på Facebook
Dela sidan på Facebook
 Dela sidan på LinkedIn
Dela sidan på LinkedIn
 Dela sidan via E-post
Dela sidan via E-post