Kunskapsläget kan ha förändrats genom att det har kommit ny forskning eller systematiska översikter av relevans för den aktuella frågeställningen. Sammanställda resultat och ett kunskapsläge med starkt vetenskapligt stöd är dock ofta tillförlitliga över tid.
Välkommen att läsa mer i SBU:s Metodbok. Metodboken ger vägledning åt de som utför och granskar systematiska översikter inom hälso- och sjukvård, tandvården samt socialtjänst och funktionshinderområdet.
Att förebygga död med implanterad defibrillator (ICD) hos patienter med hög risk för allvarlig hjärtrytmrubbning
Är du patient/anhörig? Har du frågor om egna eller anhörigas sjukdomar – kontakta din vårdgivare eller handläggare.
Inledning
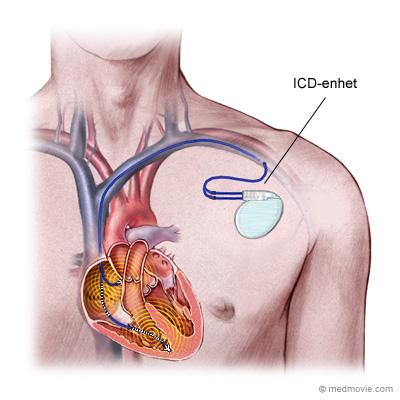
En allvarlig rubbning av hjärtats rytm kan leda till hjärtstillestånd. Hjärtstilleståndet kan hävas av en elektrisk stöt från en extern eller implanterad defibrillator (implantable cardiac defibrillator, ICD). En implanterbar defibrillator övervakar kontinuerligt hjärtats rytm. Syftet med den förebyggande behandlingen är att upptäcka och behandla allvarliga rytmrubbningar i hjärtats kammare och minska risken för död hos de patienter som ännu inte haft någon allvarlig hjärtrytmrubbning, så kallad primärprevention.
Canadian Agency for Drugs and Technologies in Health (CADTH) har sammanställt det vetenskapliga underlaget om förebyggande behandling med implanterbar defibrillator för patienter med hög risk för allvarliga hjärtrytmrubbningar*. Översikten utvärderar effekter, komplikationer, livskvalitet, kostnadseffektivitet och etiska konsekvenser. SBU kommenterar den kanadensiska rapporten och bifogar en aktuell kostnadsberäkning för behandlingen i Sverige.
* Patienter med lätt till måttlig hjärtsvikt och kraftigt nedsatt vänsterkammarfunktion har hög risk för kammararytmi.
Kommenterad rapport
 Ho C, Li H, Noorani H, Cimon K, Campbell K, Tang A, Birnie D. Implantable cardiac defibrillators for primary prevention of sudden cardiac death in high risk patients: a meta-analysis of clinical efficacy, and a review of cost-effectiveness and psychosocial issues [Technology Report No 81]. Ottawa: Canadian Agency for Drugs and Technologies in Health; 2007 [Appendix]
Ho C, Li H, Noorani H, Cimon K, Campbell K, Tang A, Birnie D. Implantable cardiac defibrillators for primary prevention of sudden cardiac death in high risk patients: a meta-analysis of clinical efficacy, and a review of cost-effectiveness and psychosocial issues [Technology Report No 81]. Ottawa: Canadian Agency for Drugs and Technologies in Health; 2007 [Appendix]
SBU:s kommentar
SBU:s Alert-rapport Implanterbar defibrillator 2006 visade ett måttligt starkt vetenskapligt stöd för att primärpreventiv behandling med implanterbar defibrillator minskade dödligheten. Behandlingen riktar sig till patienter som trots en hög risk för allvarlig rytmrubbning ännu inte har haft någon livshotande kammararytmi. Metoden är också bedömd i Socialstyrelsens Nationella riktlinjer för hjärtsjukvården, 2008. Nya data från flera stora kontrollerade studier väntas de närmaste åren.
- I Sverige finns stora regionala skillnader i användandet av implanterbara defibrillatorer. I Sverige används också metoden mer sällan än i andra västeuropeiska länder. En möjlig förklaring kan vara respekten för förmodat höga kostnader för behandlingen. Kostnaderna har dock minskat i Sverige de senaste åren.
- Den kanadensiska rapporten visar att en implanterbar defibrillator i kombination med farmakologisk behandling minskar risken för död hos patienter med hög risk för kammararytmi*. Dödligheten var 18 procent, jämfört med 25 procent i kontrollgruppen. Resultaten stärker därmed slutsatsen i SBU:s Alert-rapport "Implanterbar defibrillator" om att implanterbar defibrillator har primärpreventiv effekt .
- Rapporten pekar på behovet av att identifiera de patienter som har störst nytta av ICD-behandling. ICD-enheten kan ge felaktigt utlösta, smärtsamma elektriska stötar. För att behandlingen ska vara förenad med god livskvalitet är det sannolikt viktigt att identifiera motiverade patienter som kan uppleva en elektrisk stöt som positivt och potentiellt livräddande.
- Rapportens hälsoekonomiska analys av primärpreventiv behandling med implanterbar defibrillator baseras huvudsakligen på kostnader i USA och Storbritannien. Uppföljningstiderna i modellstudierna varierar. Ingen hälsoekonomisk studie har genomförts i Sverige. Som ett komplement bifogas därför en enkel hälsoekonomisk beräkning baserad på de medicinska resultaten i originalrapporten och aktuella svenska kostnader (se Hälsoekonomisk beräkning).
- Biventrikulär pacemakerbehandling ingår inte i den kanadensiska rapporten. Denna metod har utvärderats i SBU:s Alert-rapport Pacemaker för synkronisering av hjärtkamrarnas rytm (CRT) vid kronisk hjärtsvikt 2007.
* Patienter med lätt till måttlig hjärtsvikt och kraftigt nedsatt vänsterkammarfunktion har hög risk för kammararytmi.
Sammanfattning av originalrapporten
Här sammanfattar SBU en kanadensisk kunskapsöversikt om primärpreventiv behandling med implanterbar defibrillator (ICD).
Originalrapportens huvudfrågor
Den kanadensiska rapporten är en systematisk översikt om primärpreventiv ICD-behandling. De patienter som är aktuella för primärpreventiv behandling är de som har hög risk för plötslig död men som ännu inte haft någon allvarlig kammararytmi. Patienterna grupperades utifrån om de hade ischemisk- eller icke-ischemisk hjärtsjukdom. Rapporten syftade till att besvara tre huvudfrågor:
- Finns evidens för att primärprevention med implanterbar defibrillator minskar risken för plötslig död (oväntad omedelbar död) respektive all död (oberoende av orsak, inklusive plötslig död)?
- Är primärprevention med implanterbar defibrillator i kombination med läkemedelsbehandling kostnadseffektivt?
- Vilka etiska överväganden bör ingå vid beslut om implanterbar defibrillator som primärpreventiv behandling? Vilka är de psykosociala konsekvenserna av behandlingen?
Om studierna i originalrapporten
Tio randomiserade kontrollerade studier låg till grund för bedömning av behandlingens effekt. Sju studier hade genomförts i Nordamerika, tre i samarbete med Europa och en med Israel. Två studier var helt europeiska och en var multinationell. Samtliga studier var publicerade och alla var industrifinansierade. Inklusionskriterierna var: vuxna patienter, ≥18 år, med lätt till måttlig hjärtsvikt och kraftigt nedsatt vänsterkammarfunktion. Mer än 7 000 patienter ingick i studierna.
Den hälsoekonomiska litteraturöversikten inkluderade sju studier varav fem amerikanska, en från Storbritannien och en multinationell. Sex artiklar innehöll hälsoekonomiska modellstudier. I en av modellstudierna var tidsperspektivet tre år, i fem studier användes ett livslångt tidsperspektiv. I en kombinerad medicinsk och ekonomisk studie var tidsperspektivet fyra år. Utfallsmåtten uttrycktes som kostnad per vunnet levnadsår eller kostnad per vunnet kvalitetsjusterat levnadsår.
Den etiska analysen byggde på åtta publikationer, främst översiktsartiklar. För analys av psykosociala frågor ingick sex studier och fem systematiska översikter. Till skillnad mot övrigt underlag i rapporten kommer psykosociala och etiska data från både sekundär- och primärpreventiva studier av ICD-behandling.
Originalrapportens resultat
De medicinska effekterna av ICD-behandling bedömdes genom metaanalyser av tio studier. Patienternas medelålder var cirka 60 år. Könsfördelning angavs inte.Medianuppföljningstiden i studierna var tre år.
Resultat* – alla patienter:
- Risken för plötslig död var signifikant lägre: 63 av 1 739 avled i behandlingsgruppen och 168 av 1 485 i kontrollgruppen. Den relativa riskreduktionen var 67 procent (95 procent konfidensintervall [KI] 56–75 procent), absolut riskminskning 7 procentenheter. Antalet patienter som behövde behandlas för att förhindra ett plötsligt dödsfall, numbers needed to treat, NNT, var 14 (95 procent KI 13–17).
- Risken för all död var signifikant lägre: 560 av 3 014 avled i behandlingsgruppen och 707 av 2 786 i kontrollgruppen. Den relativa riskreduktionen var 28 procent (95 procent KI 9–44 procent), absolut riskminskning 6,7 procentenheter. NNT för all död var 15 (95 procent KI 10–45).
Resultat* – patienter med ischemisk hjärtsjukdom:
- Den relativa risken för plötslig död var 67 procent lägre (95 procent KI 55–76 procent), absolut riskminskning 9 procentenheter. NNT för att förhindra ett plötsligt dödsfall var 12 (95 procent KI 11–14).
- För all död var skillnaden inte statistiskt signifikant.
Resultat* – patienter med icke-ischemisk hjärtsjukdom:
- Den relativa risken för plötslig död var 74 procent lägre (95 procent KI 23–91 procent), absolut riskminskning 4 procentenheter. NNT för att förhindra ett plötsligt dödsfall var 28 (95 procent KI 22–87).
- För all död var skillnaden inte statistiskt signifikant.
* Resultat för en treårsperiod.
Originalrapportens psykosociala och etiska analys
Rapportens analys av psykosociala och etiska frågor visade att:
- Noggrann information behöver ges till patienten om vad behandling med en implanterbar defibrillator innebär.
- Tydlig, korrekt information om orsaken till varför behandlingen föreslås, eller varför den inte ses som ett alternativ, är avgörande.
- För de patienter som inte fått någon elektrisk stöt var livskvaliteten likvärdig med den i kontrollgruppen.
- Depression och oro var vanliga reaktioner.
Det är oklart om de negativa psykologiska effekterna orsakas av hjärtsjukdomen eller av ICD-behandlingen.
Komplikationer och biverkningar
Biverkningar är sällsynta, men allvarliga komplikationer kan förekomma. Infektioner och följdsjukdomar som kan uppstå i samband med inoperation av ICD-enheten, samt inadekvata, smärtsamma elektriska stötar är vanligast. I sällsynta fall kan stötarna utlösa en kammararytmi och enstaka dödsfall har rapporterats.
Patienternas upplevelse av inadekvata elektriska stötar, som beror på batteri- eller ledningsproblem eller svårigheter för ICD-enheten att tolka hjärtrytmen, beskrivs inte närmare i rapporten.
SBU:s granskning av originalrapporten
Vid SBU:s genomgång av originalrapporten användes en mall för systematiska översikter kallad AMSTAR. Granskningen visade att litteratursökning, studieurval och dataextraktion fyller definierade kvalitetskrav för en systematisk översikt.
Faktarutor
Bilaga
Lästips
- SBU. Implanterbar defibrillator. Stockholm: Statens beredning för medicinsk utvärdering (SBU); 2003. SBU Alert-rapport nr 2006-06. ISSN 1652-7151.
- Nationella riktlinjer för hjärtsjukvård. Socialstyrelsen 2008.
- SBU. Pacemaker för synkronisering av hjärtkamrarnas rytm (CRT) vid kronisk hjärtsvikt. Stockholm: Statens beredning för medicinsk utvärdering (SBU); 2007. SBU Alert-rapport nr 2007-01. ISSN 1652-7151.
- Svenska ICD- och pacemaker-registret. Årsrapport 2008.
- RiksSvikt, nationellt hjärtsviktsregister.
- Shea BJ, Grimshaw JM, Wells GA, Boers M, Andersson N, Hamel C, et al. Development of AMSTAR: a measurement tool to assess the methodological quality of systematic reviews. BMC Med Res Methodol 2007;7:10.
Projektgrupp och granskare
Projektgrupp
Sakkunniga
Johan Brandt, docent, överläkare, Hjärt- och Lungdivisionen, Universitetssjukhuset, Lund
Mårten Rosenqvist, professor, vo Kardiologi, Södersjukhuset, Stockholm
SBU
Veronica Murray, projektledare
Lars-Åke Marké, hälsoekonom
Projektsamordnare
Susanne V Allander, SBU
Granskare
Viveka Frykman, överläkare, Hjärtkliniken, Danderyds sjukhus, Stockholm
Fredrik Gadler, docent, överläkare, Hjärtkliniken, Karolinska universitetssjukhuset, Solna

 Statens beredning för medicinsk och social utvärdering
Statens beredning för medicinsk och social utvärdering
 Dela sidan på Facebook
Dela sidan på Facebook
 Dela sidan på LinkedIn
Dela sidan på LinkedIn
 Dela sidan via E-post
Dela sidan via E-post